CASO CLINICO - drvenuto.it - Benvenuti sul Sito Ufficiale di Filippo Luciano Dr. Venuto
Menu principale:
-
DR. VENUTO
-
CURRICULUM VITAE
- LAUREA IN MEDICINA E CHIRURGIA
- ABILITAZIONE PROFESSIONALE
- ISCRIZIONE ORDINE DEI MEDICI
- SPECIALITA' E MASTER
- ATTESTATI E AGGIORNAMENTI
- PERCORSO FORMATIVO
-
RICERCA SUL TERRITORIO
- IL MEDICO PRATICO
- CONTATTI
-
CURRICULUM VITAE
-
ATTIVITA'
-
ORTOPEDIA
-
PATOLOGIE ORTOPEDICHE
- COLPO DI FRUSTA
- DOLORE CERVICALE CRONICO
- SPALLA DOLOROSA
- TUNNEL CARPALE
- MAL DI SCHIENA
- DISTORSIONE DEL GINOCCHIO
- TRAUMI MUSCOLARI DA SPORT
- EPICONDILITE
- PATOLOGIE DEL PIEDE E CAVIGLIA
- OSTEOPOROSI
- ARTROSI
- PUBALGIA
- TENDINOPATIE
- ARTRITE
- FRATTURE
- SCOLIOSI
-
TERAPIE ORTOPEDICHE
- TERAPIE FISICHE
- TERAPIE MANIPOLATIVE
- INFILTRAZIONI
- MESOTERAPIA
- TECAR TERAPIA
- ONDE D'URTO
- AGOPUNTURA
- OSSIGENO-OZONO TERAPIA
-
PATOLOGIE ORTOPEDICHE
-
MEDICINA GENERALE
-
LE PATOLOGIE PIU' FREQUENTI
- DIABETE MELLITO
- ALTRE MALATTIE METABOLICHE
- OBESITA' E SOVRAPPESO
- COLESTEROLO ALTO
- IPERTENSIONE ARTERIOSA
- FIBRILLAZIONE ATRIALE
- CARDIOPATIA ISCHEMICA
- INFARTO MIOCARDICO
- SCOMPENSO CARDIACO
- BRONCHITE CRONICA (BPCO)
- ASMA BRONCHIALE
- ARTROSI
- OSTEOPOROSI
- CEFALEA
- SINTOMI ANSIOSO/DEPRESSIVI
- DEMENZA
- MAL DI PANCIA
- IL DOLORE
- MAL DI SCHIENA
- IL COLON IRRITABILE
- INFLUENZA
- PATOLOGIA PROSTATICA
- LE TERAPIE FARMACOLOGICHE
- LA CHIRURGIA
-
GLI ACCERTAMENTI
- ELETTROCARDIOGRAMMA
- HOLTER PRESSORIO
- ECOGRAFIA
- SPIROMETRIA
-
LE PATOLOGIE PIU' FREQUENTI
-
SESSUOLOGIA MEDICA
- IL COMPORTAMENTO SESSUALE
- DISTURBI SESSUALI MASCHILI
-
DISTURBI SESSUALI FEMMINILI
- DISTUIRBI DEL DESIDERIO
- DISTURBI DELL'ECCITAZIONE
- DISTURBI DELL'ORGASMO
- DISTURBI DA DOLORE SESSUALE
- DISTURBI SESSUALI DI COPPIA
- LE PARAFILIE
- ORIENTAMENTO SESSUALE
- IDENTITA' DI GENERE
- LE MALATTIE SESSUALMENTE TRASMESSE
- IL SESSO NELLA TERZA ETA'
-
ORTOPEDIA
-
NEWS
-
ARTROSI E ARTRITE
- Gonartrosi e coxartrosi: comorbilità e mortalità
- Osteoartrosi e ac. jaluronico intrarticolare
- Coxartrosi: sostituzione totale o resurfacing
- Obesità non peggiora esito della protesi
- Osteoartrosi e ac. jaluronico intrarticolare
- Gonartrosi, dolore e ac. jaluronico intrarticolare
- Fratture del femore e chirurgia in anziani
- Bifosfonati e fratture atipiche del femore
- Menopausa e rischio fratture del femore
- Fisioterapia preliminare a protesi d'anca
- Instabilità e fallimento della protesi d'anca
- Anziani in riabilitazione: capacità vitale e ...
- Rischio Gonartrosi in Sindrome Metabolica
- Poche prove trattare artrosi con derivati collagene
- Ar precoce: strategia prednisone più metotrexate
- Esercizio e dieta combattono l’artrosi del ginocchio
- Terapia fisica in gonartrosi: prove di efficacia
- Gonartrosi: il danno migliora se solo se cala peso
- Gonartrosi e uso di calzature adatte
- Strappo del crociato ant. : prognosi del ginocchio
- ARTROSI
-
OSTEOPOROSI E FRATTURE
- Incidenza e cause di fratture in Italia
- Postmenopausa: dati italiani su rischio fratture
- Alendronato e trattamento a lungo termine
- Rapporto fra assunzione di calcio e rischio fratture
- Rischio frattura da farmaci antipertensivi
- Farmaci antiepilettici e rischio fratture
- Osteoporosi, adiposità viscerale e del midollare
- Donne in menopausa protetette dal Licopene
- Rapporto fra densità ossea e stato depressivo
- Simple interventions boost vertebral fracture
- Menopausa, prolasso di organi pelvici e fratture
- Isoflavoni di soia inefficaci in menopausa
- Anziani e frattura di femore: dannoso ritardare chir ...
- Fratture atipiche femore, effetto dei bisfosfonati
- Fratture del femore in menopausa da prolasso ...
- Fratture post-menopausa e impatto su qualità di vita
- Anziani in riabilitazione: capacità vitale e sopravvivenza
- Alendronato: a un anno riprende danno trabecolare
- Densitometria nell’osteoporosi: quante farne
- OSTEOPOROSI
- MENOPAUSA E CLIMATERIO
-
MAL DI SCHIENA E CERVICALE
- Lombalgia Acuta e Terapia del Calore
- Lombalgia, interventi chiropratici poco efficaci
- OzonoTerapia e Lombalgia da Discopatia
- Lombalgia e attivazione mm addominali profondi
- Colpo della strega: scoperta molecola responsabile
- Cervicalgia: esercizi meglio con supervisione esperti
- Disturbi del collo e agopuntura
- MAL DI SCHIENA
- FRATTURE E PROTESI
-
IPERTENSIONE ARTERIOSA
- Ace-inibitore più Ca-antagonista o diuretico
- Legame fra ipertensione, diabete e ictus
- Diabete negli ipertesi: meno danni dai tiazidici
- Ipertensione: sinergia vascolare e metabolica
- Ca-antagonisti diidropiridinici e Parkinson
- Melatonina nell'insonnia da Anti Ipertensivi
- Ipertesi, alterazione metabolica e renale
-
DIABETE E DISMETABOLISMI
- Raddoppiata pandemia di diabete in 30 anni
- Diabete tipo 2 e chirurgia bariatrica
- Chirurgia bariatrica nei diabetici obesi
- Legame tra insulino-resistenza e coronarosclerosi
- Valsartan e secrezione insulinica
- Diabete tipo 2 ed errori nel dosaggio insulina
- Target HbA1C e terapia insulinica precoce
- Diabete 2 e qualità esercizi ginnici
- Llivelli di HbA1c ed attività fisica strutturata
- Legame tra insulino-resistenza e coronarosclerosi
- Attività fisica e rischio diabete gestazionale
- Mortalità, ipoglicemizzanti orali e sulfoniluree
- Mediatori lipidici e ulcere diabetiche
- Coronaropatia acuta, diabete e test da carico
- Legame fra ipertensione diabete e ictus
- Diabete in ipertesi e meno danni dai tiazidici
- Ipertensione in gravidanza e diabete mellito
- Depressione nei bambini e rischio di diabete
- Metformina nel trattamento dell' obesità infantile
- Diabete tipo 2 e disturbo post-traumatico da stress
- Anziano fragile: quale obiettivo di HbA1c
- Sindrome metabolica, alcol sempre dannoso
- Sindrome Metabolica e rischio Gonartrosi
- Sindrome metabolica e stile di vita
- Diabete e depressione
- Rapporto fra diabete tipo 2 e grave osteoartrite
- Usa: in 40 anni calo decessi per diabete giovanile
- Il diabete “abita” in Lombardia, ma ...
- Screening diabete con glicemia a digiuno e HbA1c
- Diabete tardivo e complicanze microvascolari
- Diabete 2: cuore più protetto con metformina
- Neuropatia diabetica e sindrome metabolica
- Diabete 2: più rischio con bibite zuccherate frequenti
- Donne più esposte a "rischio diabete"
- Metformina: sicura in diabete e scompenso cardiaco
- Helicobacter ph+ correlato all'HbA1c, se Bmi elevato
-
OBESITA' E NUTRIZIONE
- Sono obesi sei milioni di italiani
- Licopene e malattie cardiovascolari
- Profilo lipidico, dieta e beneficio cognitivo
- Obese adolescents and incidence gallstones
- Obesita': dieta si, ma anche sonno adeguato
- By-pass gastro-intestinale e comorbilità
- Attività aerobica e sovrappeso in bambini obesi
- Obesità, antiepilettico efficace ma ...
- Gpr120: recettore di acidi grassi e obesità
- Obesità, Infiammazione e S. Metabolica ...
- Chirurgia bariatrica nei diabetici obesi
- Sovrappeso riduce mortalità, l’obesità l’aumenta
- Sindrome metabolica, alcol sempre dannoso
- Sindrome Metabolica e rischio Gonartrosi
- Sindrome metabolica e stile di vita
- Cioccolato nero e benefici cardiovascolari
- Italiani fuori forma, ma oziano fumano e bevono
- Consumo di insaccati e morte prematura
- Massa Corporea cresce se fast food vicino casa
- Adolescenti: Imc predice rischio cardiovascolare
- Nuove conferme sul “paradosso dell''obesità”
- OBESITA' E NUTRIZIONE
-
DISLIPIDEMIE
- Sindrome coronarica acuta: prognosi e statine
- Colesterolemia: cresce nei paesi poveri
- Vasoprotezione da statine indipendente da PCR
- Statins reduce pancreatitis risk
- Link tra Lipideima, Dieta e Demenze nell’anziano
- Colesterolo: raccomandazioni e linee guida
- Omega3 moderatamente protettivi sul RCV
- Statine riducono mortalità in pazienti oncologici
- Statine e attività fisica riducono la mortalità
- Statina e fenofibrato sicuri nell' iperlipidemia mista
- Dislipidemie secondarie a diabete e alcool
- Dubbia protezione cardiovascolare da omega-3
- Omega-3 poco protettivi con la disglicemia
- Omega-3 riduce rischio di ictus nelle anziane
- COLESTEROLO E DISLIPIDEMIE
- FIBRILLAZIONE ATRIALE
-
CARDIOPATIE E INFARTO MIOCARDICO
- Arresto cardiaco: meglio se in luogo pubblico
- Più rischi per stent a eluizione che a metallo nudo
- Aritmie e ICD: vademecum per l’assistenza psicologica
- Integratori di calcio: non protezione cardiovascolare
- Postinfarto, svantaggiate le donne fumatrici
- Duplice terapia antiaggregante dopo stent medicato
- Infarto e ictus, meno morti ma più frequenti e cari
- Attività sessuale sicura nei cardiopatici
- Sindromi coronariche acute e anemia
- Fragole e mirtilli neri proteggono il cuore
- Valore alto di HbA1c aumenta RCV e Ipertensione
- Sindrome coronarica acuta e depressione
- Indicatore di giovani a rischio di cuore
- Esercizio fisico non sempre benefico per il cuore
- L' olio di pesce non giova a cuore e vasi
- In dubbio protezione cardiovascolare da omega-3
- Prevenzione atriale post-chirurgia e omega-3
-
SCOMPENSO CARDIACO
- Osteoprotegerina predittiva di exitus nello scompenso
- Scompenso cardiaco, conferme per ivabradina
- Scompenso cardiaco, meno decessi con antagonisti del Ras
- Scompenso e diabete: esiti migliori se HbA1c alta
- Cardiomiopatia dilatative e cicatrice ischemica
- Sodio e liquidi: inutile veto nello scompenso acuto
- Inibire renina non riduce mortalità in scompenso ...
- Antialdosteronici e scompenso: pro e contro
- K al seno in cmt: meno rischi di scompenso con statine
- SCOMPENSO CARDIACO
-
ASMA E BRONCOPATIE
- Bambini e asma: stop a snack salati e videogames
- Asma, allergie e Dieta Mediterranea nei bambni
- Vit. D riduce esacerbazioni nel paziente con BPCO
- OSAS nelle donne: pericolosa come negli uomini
- Asma refrattario: bene climatoterapia ad alta quota
- Meno asma nei bimbi più esposti a microbi ambientali
- Steroidi inalatori: dosi medie meglio che basse
- Antiasmatici: meno prescrizioni porta più ricoveri
- Polmonite in Comunità: utili steroidi con β-agonisti
- Asma: antileucotrienici efficaci sempre
- Bpco, rischio di fratture da corticosteroidi inalatori
- Bpco riacutizzata: meno steroidi è meglio
- Claritromicina cura Bpco, ma forse rischia il cuore
- Chi cura una polmonite si ricordi del cuore
- La polmonite complica la gravidanza
- Broncodilatatori in BPCO con rischio cardiovascolare
- Asma in sportivi: rischio tolleranza a broncodilatatori
- Sicuro il lavaggio bronchiale nell'asma acuto
- ASMA BRONCHIALE
-
DEMENZA e PARKINSON
- Diagnosi dell'Alzheimer: allo studio nuove tecnologie
- Ginko Biloba non aiuta contro l' Alzheimer
- Più ricadute sospendendo terapia con Risperidone
- Benzodiazepine aumentano rischio di demenza
- Immunoterapia per Alzheimer: buone promesse
- Terapie Alzheimer: l’efficacia è di genere
- Tracciante Pet predittivo di deterioramento cognitivo
- Attività fisica protegge da invecchiamento cerebrale
- Capacità cognitive, invecchiamento e alimentazione
- Parkinson e Ca-antagonisti
- Tai chi e stabilità posturale nei pazienti con Parkinson
- Antidepressivi sicuri ed efficaci nel Parkinson
- Rasagilina ritarda il ricorso ai farmaci nel Parkinson
- Ibuprofene riduce il rischio di Parkinson
- Training di resistenza combatte il declino cognitivo lieve
- Parkinson, declino cognitivo e circolazione cerebrale
- Legame fra Vit. D e Demenza
- Più cacao meno declino cognitivo
- Flavonoidi e possibile ruolo protettivo nel Parkinson
- Chi fuma è più a rischio demenza
- Vit. D e deterioramento intellettivo
- Anello di congiunzione fra overstress e depressione
- Chiave per combattere depressione nella Dopamina
- Pesce e noci non salvano la mente
- DEMENZA DI ALZHEIMER
- ANSIA E DEPRESSIONE
- IL RAPPORTO MEDICO-PAZIENTE
- PATOLOGIA PROSTATICA
- INCONTINENZA URINARIA
- ONDE D'URTO
- MEDICINA SPORTIVA
- DOLORE ADDOMINALE
- COLON IRRITABILE
- LE TERAPIE FARMACOLOGICHE
-
ARTROSI E ARTRITE
-
EDITORIA
- IL MEDICO PRATICO
-
NON SOLO MEDICINA
- RIDIAMOCI SOPRA
-
NARRATIVA
- LE PARABOLE DI NONNO SANTO
-
DOWNLOAD
- PROIEZIONI POWER POINT
- MANUALI ED ESERCIZI
- HOME
CASO CLINICO
Lesione bi-
A cura di Filippo Luciano Dr. Venuto
Premessa
Il Muscolo Scheletrico
Dal punto di vista anatomo/fisiologico muscolo viene considerato come il risultato della cooperazione sinergica di due differenti linee cellulari: le fibrocellule muscolari striate e il tessuto connettivo di sostegno di origine mesenchimale, entro il quale avviene la miogenesi embrionale e che determina la forma e il tipo di muscolo, comprese le dimensioni, le zone di inserzione e la funzione. L'unità funzionale fondamentale è la fibrocellula muscolare striata; gruppi di miofibre si organizzano a formare "fascicoli" che si aggregano a costituire il ventre muscolare; una membrana basale avvolge le miofibre (endomisio) e una guaina connettivale più densa di fibrille collagene ricopre i fascicoli (perimisio). L'epimisio, membrana connettivale più spessa, avvolge l'intero ventre muscolare ed è in diretta contiguità con la fascia profonda. Nel muscolo striato vi sono due tipi di fibre: lente (tipo I o rosse) e veloci (tipo II o bianche).
Le fibre di tipo I, con tempo di contrazione lenta e con molte fibre per unità motoria, sono rosse in quanto ricche di mioglobina, sostanza che trasporta l'ossigeno dalla periferia della cellula fino ai mitocondri (particolarmente abbondanti in questo tipo di fibre): per questo motivo esse sono particolarmente idonee a produrre energia con i meccanismi aerobici che, nell'attività sportiva si traduce in predisposizione ad attività di resistenza.
Le fibre di tipo II hanno invece un tempo di contrazione rapido e un minor numero di fibre per unità motoria, sono bianche, contengono meno mioglobina e sono più ricche di enzimi che permettono di produrre energia anaerobicamente (senza utilizzazione di ossigeno): adatte alla specialità di forza e potenza, sono ulteriormente divise in tipo II a e II b. Quando un muscolo si contrae le differenti fibre sono attivate in sequenza:
tipo I, seguite dal tipo II a e infine dal tipo II b.
I muscoli nell'essere umano sono misti; le percentuali rispettivamente di fibre di tipo I e di tipo II sono determinate geneticamente; tuttavia l'allenamento, specie nel corso della crescita, può favorire lo sviluppo di un tipo di fibra e quindi la specializzazione verso un tipo specifico di specialità sportiva (fondo o velocità).
Le Lesioni Muscolari
Le lesioni muscolari da trauma acuto da sport, sono eventi molto frequenti in tutte le discipline sportive (rappresentano circa il 25% degli eventi traumatici) , così come spesso sono inadeguadamente trattate, anche in ambienti professionistici, soprattutto perchè sovente sottostimate dallo stesso atleta che prosegue la sua attività senza richiedere accertamenti o visite mediche. Dal punto di vista eziopatogenetico si distinguono lesioni da Trauma Diretto e da Trauma Indiretto. Esistono comunque dei fattori predisponenti che vanno da una non predisposizione al lavoro muscolare intenso per imperfetta preparazione o inadeguato riscaldamento all'aumentata tensione muscolare, al tipo di sport, all'esposizione alle intemperie, all'abbigliamento e/o al terreno, alla predisposizione genetica; ma al primo posto sta il fatto di aver subito una infortunio precedente. Tale situazione infatti aumenta di molto il rischio di re-
Nel trauma diretto è un agente esterno a provocare la lesione (un contatto, una caduta), provocando una rottura di un certo numero di fibre muscolari. Tanto maggiore e’ l’energia del trauma, maggiore sara’ la lesione muscolare. Quando si rompe una fibra muscolare, vi e’ quasi sempre, uno stravaso ematico nelle zone circostanti alla lesione (ematoma) che non e’ sempre visibile dall’esterno in quanto generalmente si raccoglie negli strati piu’ profondi.
Nei piu’ frequenti traumi indiretti, e’ il paziente stesso a provocare la lesione: situazioni di ipertono muscolare, contrazioni troppo rapide e/o improvvise, movimento estremo dell’arto, metodiche di allenamento sportivo sbagliate, possono provocare tali lesioni e, a seconda dell’entità del danno anatomico, avremo una Contrattura,
uno Stiramento o Elongazione, oppure una Distrazione di 1°, 2°, 3° grado.
i sintomi variano a seconda dell’entità della lesione;
Nel trauma diretto l’atleta avverte un immediato e intenso dolore nella regione colpita, che si esacerba alla digitopressione; molte volte il paziente e’ costretto ad abbandonare subito la competizione sportiva.
Nella Contrattura, lo sportivo avverte un riferito “indurimento progressivo" del muscolo con una crescente affaticabilita’nella contrazione. In questo caso a volte, e’ possibile portare a termine la competizione sportiva.
Nello Stiramento invece, si assiste ad una sensazione di allungamento muscolare innaturale (elongazione), seguito da un’immediato dolore nella zona interessata; Lo sportivo,in questo caso, non e’ in grado di continuare.
La Distrazione Muscolare invece, che sia di 1°,2°,3° grado, e’ un evento traumatico sportivo grave e serio, che va affrontato il prima possibile; lo sportivo avverte una “frustata” dolorosa con immediata impotenza funzionale e spesso deve essere aiutato ad uscire dal campo.
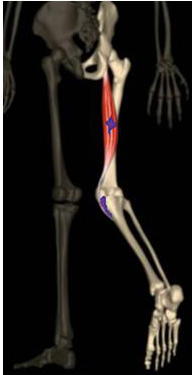
I Muscoli Ischio-
Essi rappresentano i muscoli flessori del ginocchio ed estensori dell’anca e sono:
1) Il muscolo Bicipite Femorale;
2) Il muscolo Semitendinoso;
3) Il muscolo Semimembranoso.
Originano tutti dalla tuberosità ischiatica e dal legamento sacro/tuberoso e, raggiunto il ginocchio, delimitano la fossa poplitea nei due lati superiori. Oltre a flettere il ginocchio, il bicipite è rotatore esterno della gamba in flessione, mentre gli altri due sono rotatori interni. La flessione non è però completa, cioè il calcagno non raggiunge i glutei se non forzando passivamente la gamba. Inoltre questi muscoli impediscono, se la gamba è estesa, di forzare l’elevazione dell’arto inferiore , oppure di flettere il tronco in avanti (non possono essere allungati oltre una certa misura). Durante la deambulazione questi muscoli coadiuvano il grande gluteo, impedendo la caduta del bacino in avanti. In superficie si trovano il bicipite femorale e il semitendinoso.
Origina con il suo capo lungo dalla tuberosità ischiatica (insieme al semitendinoso), con quello breve dal terzo medio dal labbro laterale della linea aspra. Si inserisce sulla testa del perone e sulla tibia.
E’ innervato dal nervo tibiale (capo lungo, L5-
Origina dalla tuberosità ischiatica e si inserisce sulla tibia nella Zampa d’Oca dietro al tendine del Gracile.
E’ innervato dal nervo tibiale (L5 – S2). In profondità si trova il semimembranoso.
MUSCOLO SEMIMEMBRANOSO
Origina con un tendine lungo e piatto (da cui il nome) dalla tuberosità ischiatica. Il suo ventre muscolare delimita supero-
La lesione degli ischio-
Il sanguinamento all'interno di un muscolo può essere causato da lacerazione o da contusione durante un trauma diretto; avviene all'interno della fascia e causa un aumento della pressione idrostatica intramuscolare che contrasta la circolazione sanguigna locale interrompendo o rallentando i normali processi rigenerativi successivi al danno tissutale. La tumefazione persiste per le prime 48 ore, accompagnata da edema, dolore e impotenza funzionale. Il gonfiore può aumentare per il richiamo di liquidi dai tessuti circostanti per osmosi e il meccanismo di contrazione muscolare può essere completamente assente; Può crearsi una sindrome compartimentale acuta per aumento della pressione intracompartimentale.
Ematoma Intermuscolare
Se la fascia è lesa, il sanguinamento può localizzarsi tra due muscoli. La pressione locale, dopo un aumento temporaneo dovuto al sanguinamento, scende rapidamente e la tumefazione per la raccolta ematica compare a distanza (dopo 24 -
Le lesioni muscolari possono essere Acute, SubAcute e Croniche
Le
Si classificano in:
Indirette
-
-
Dirette
-
Le
Le Lesioni Croniche sono l'evoluzione di lesioni acute e subacute di notevole entità dove i processi di guarigione vengono ostacolati e/o rallentati e dove non si interviene con trattamenti terapeutici adeguati e tempestivi atti a rimuovere gli ostacoli al processo fisiologico di guarigione.
Le Elongazioni o Stiramenti avvengono per sollecitazione eccessiva in allungamento del muscolo, dove ecograficamente si hanno modeste immagini ipoecogene essenzialmente alla periferia dei fasci muscolari; il dolore immediato e vivo generalmente non impedisce il proseguimento dell'attività.
Vanno differenziate dalle Contratture Muscolari che sono contrazioni involontarie, dolorose e permanenti, localizzate su un muscolo in toto o su una parte di muscol e che si manifestano in genere a distanza di tempo dalla prestazione; sono generalmente bilaterali e simmetriche e la loro patogenesi è legata a edema globale del muscolo per raccolta di lattato (soprattutto nel lavoro anaerobico dove per sommazione di stimoli si ha produzione di discrete quantità di lattato che i meccanismi tampone, costituiti dai bicarbonati, non riescono a neutralizzare) o di ammonio, che si accumula quando si esauriscono i depositi di glicogeno (utilizzati per la ri-
Le
La Lesione di I Grado avviene per un allungamento eccessivo e brusco del muscolo o per un allungamento su un muscolo in conrtazione; la lesione comprende meno del 5% di rottura delle fibre muscolari. Ecograficamente si hanno piccole immagini ipoecogene di 2 -
La
All'esame clinico il muscolo si presenta dolente in toto e la palpazione in un punto preciso risveglia dolore vivo, così come l'allungamento e la mobilizzazione attiva senza resistenza. Quando la lesione è superficiale è possibile palpare una tumefazione localizzata e dopo qualche giorno è possibile vedere, frequentemente in sede distale, un'ecchimosi.
La terapia prevede nell'immediato ghiaccio e compressione per 20 minuti e arto in elevazione. In seguito viene concessa la posizione eretta e la deambulazione con canadesi senza caricare l'arto leso con compressione uniforme di tutto il muscolo interessato, comprese le inserzioni. La compressione immediata del muscolo è finalizzata, così come la crioterapia e il riposo, alla riduzione dello stravaso ematico e dell'edema interstiziale.
La Lesione di III Grado corrisponde alla rottura muscolare, totale o sub-
All'ecografia si valutano due regioni di alterata ecogenicità (retrazione dei due monconi muscolari) separate da una vasta zona anecogena (ematoma interposto e assenza di struttura muscolare); in questo tipo di lesione sono comprese anche quelle che avvengono alla giunzione miotendinea (es. disinzerzione miotendinea del muscolo gemello interno). Le circostanze in cui si verificano sono identiche a quelle per le lesioni di II grado, favorite perciò da contrazioni più violente, a una minore resistenza muscolare legata a esaurimento, estrema fatica o impreparazione all'impatto. Il risultato è che si avrà ua impotenza funzionale totale.
L' esame clinico nell' immediato rileva una depressione caratteristica in sede di lesione, con perdita del tono del muscolo interessato.
La terapia anche in questo caso prevede ghiaccio e compressione con immobilizzazione, controllando che i due capi della lesione siano il più vicino possibile, utilizzando anche docce gessate o tutori rigidi. L'atleta va portato in ospedale dove, con controllo ecografico seriato può venire posta l'indicazione al drenaggio o allo svuotamento chirurgico dell'ematoma ed eventualmente al trattamento chirurgico di miorrafia.
Diverse sono le correnti di pensiero circa l'eventualità di intervenire o meno chirurgicamente per lo svuotamento dell'ematoma :
le scuole scandinave, per esempio, sono favorevoli allo svuotamento chirurgico e alla sutura del tessuto muscolare o miotendineo lacerato nelle lesioni ove sia interessato più del 50% del tessuto. Più comunemente l'indicazione chirurgica nella fase acuta dell'ematoma è giustificata se si presume che sia stato leso un vaso arterioso e/o venoso importante e che la raccolta ematica sia tanto voluminosa e tesa da ischemizzare per dissezione i tessuti che la contengono o la cute; va anche valutato se il muscolo leso determina un'azione che non può essere vicariata da altri muscoli agonisti (per es. il muscolo gran pettorale dei lanciatori). La miorrafia però comporta in seguito una immobilizzazione prolungata che induce necessariamente una importante fibrosi retraente che può limitare la funzionalità futura del muscolo.
Diagnosi
La storia e la dinamica del trauma osservata da chi è fuori dal gioco o riferita dallo stesso paziente, e le sensazioni avvertite da dopo l’evento, già ci indirizzano ad una iniziale benche’ sommaria diagnosi.
I traumi muscolari di piccola o media entità vengono diagnosticati con una certa precisione dall’ Ecografia MuscoloTendinea e, ancor meglio, dalla Risonanza Magnetica (da eseguire non prima di 48 -
Nei traumi più estesi e/o nei distacchi muscolo – tendinei, la Risonanza Magnetica rimane l’esame principale.
Terapia
Dopo un trauma sportivo diretto o indiretto adottare nell’immediatezza i principi P.R.I.C.E. , ossia : Protezione, Riposo, Ghiaccio, Compressione, Elevazione (Protection, Rest, Ice, Compression, Elevatione) dell’arto colpito.
La funzione del ghiaccio, è quella di limitare, attraverso il meccanismo di vasocostrizione, la fuoriuscita ematica dalle fibre muscolari e quindi di circoscrivere l’ematoma. L’applicazione deve essere effettuata ad intermittenza (15 -
Il Bendaggio Compressivo deve essere attuato immediatamente, con materiali elastici, evitando accuratamente i bendaggi rigidi circolari che possono formare iper-
Il Riposo, assoluto e relativo, ha durata variabile in rapporto alla estensione e alla sede di lesione muscolare e deve essere associato a un corretto atteggiamento dell'arto che permette al muscolo interessato il massimo grado di rilasciamento. E' stato dimostrato che l'immobilizzazione favorisce e accelera la produzione di tessuto di granulazione che tuttavia, se mantenuta per troppo tempo, porta a scarsa organizzazione strutturale delle fibre rigenerate e a successiva formazione di tessuto cicatriziale. Pertanto, un'immediata immobilizzazione è necessaria per favorire la rigenerazione di tessuto muscolare e la formazione di tessuto di granulazione (necessario per formare l'impalcatura alla rigenerazione successiva); la mobilizzazione successiva deve permettere una migliore organizzazione strutturale degli elementi rigenerativi e riparativi al fine di impedire che la riparazione fibrotico/cicatriziale determini aderenze fasciali con i muscoli circostanti e atrofia muscolare da non uso. In pratica il riposo assoluto va attuato da un minimo di 2 giorni a un massimo di 7 giorni per non avere conseguenze negative su un processo di riparazione funzionalmente efficace.
Dopo il periodo di immobilizzazione si inizia con cauti movimenti di allungamento del muscolo interessato dalla lesione, attuati sempre al di sotto della soglia del dolore, per allungare la componente cicatriziale del tessuto riparativo neoformato, evitando che questo si interponga fra le fibre muscolari interrotte e impedisca il ripristino della continuità del ventre del muscolo leso a opera della miogenesi. Lo stress, se ben attuato, aiuta ad orientare le fibre cicatriziali lungo l'asse maggiore del ventre muscolare quando il tessuto connettivo cicatriziale si trova ancora in una fase plastica, ma meccanicamente resistente al fine di evitare retrazioni invalidanti dal punto di vista funzionale.
Per quel che concerne l’approccio con le Terapie Fisiche, si è ormai orientati ad iniziare il trattamento piuttosto precocemente per evitare appunto quelle problematiche (talvolta serie), legate al fenomeno della Riparazione Fibrotica (cicatrice muscolare) o ancor più seria dell'Osteite Ossificante. Nella prima fase, quando è ancora presente la fasciatura, si può iniziare con la Magnetoterapia, magari sottoforma di Campi Magnetici Pulsati, per poi passare, tolto il bendaggio, con una Terapia Fisica Manuale Attiva, quale la Tecar Terapia somministrata in Active Motion , che tra le terapie fisiche attive è la piu’ accreditata; in mancanza possono essere somministrati degli Ultrasuoni Pulsati a Massaggio, iniziando con una basse e media potenza incrementabile progressivamente.
Per quanto riguarda la TecarTerapia si deve lavorare inizialmente in ipotermia, prevalentemente con elettrodo Capacitivo per poi progressivamente dosare la terapia col Capacitivo e/o Resistivo a seconda della risposta del paziente (importanza di TecarTerapista, Medico o Fisioterapista, esperto), associando, durante il trattamento Tecar, la giusta messa in tensione della struttura muscolare lesionata (Tecar Active Motion) , favorendo il giusto allineamento delle fibre muscolari in ricostruzione già dalle prime fasi della rigenerazione delle stesse. Il concetto delle terapie fisiche sta nel favorire il riassorbimento dell'ematoma e dell'edema interstiziale, creando micro-
Il lavoro di allungamento e ripristino dell'escursione articolare verrà poi proseguito dal fisioterapista con terapie manuali, lavoro in acqua e riabilitazione attiva progressiva fino al recupero completo sia fisico che psicologico dell'atleta.
Durante la prima fase, ma non prima di 10 -
Nella fase iniziale dove è persistente lo stato infiammatorio/essudativo con inibizione del giusto ricambio di un processo ripartivo, dove quindi predomina l’edema e il dolore, può essere utile un trattamento farmacologico locale (Mesoterapia Antalgica).
La Fase Riabilitativa inizia dopo circa 7 giorni dalla lesione, con un potenziamento specifico del gruppo muscolare sinergico al muscolo leso: si eseguono esercizi isometrici sub-
Viene poi ripresa la corsa lenta che segue il programma di potenziamento aumentando progressivamente la velocità, il ritmo, la frequenza e la difficoltà. Nelle lesioni dei muscoli della coscia le ripetute, per esempio, devono essere eseguite in frequenza evitando nei primi periodi di ripresa le sollecitazioni in allungamento, i salti, i balzi e lo sprint. Un programma di allenamento integrale è attuabile quando c'è il ripristino totale della funzione muscolare, completo movimento articolare e flessibiltà totale delle articolazioni adiacenti (stretching muscolare massimale senza dolore). Progressivamente si passa alla corsa più veloce e alle esercitazioni mirate sport/specifici. Le prime ripetute veloci vengono eseguite in lievi salite per diminuire l'ampiezza della falcata, passando da tutte le esercitazioni analitiche della corsa e rispettive andature (skip, corsa calciata, balzelli per i piedi, frenata, corsa indietro, corsa laterale, ecc.); viene valutata con attenzione particolare la tecnica di corsa e vengono rilevate eventuali asimmetrie del gesto tecnico tra i due arti.
Mediamente la lesione di II grado prevede una ripresa agonistica tra le 4 e le 10 settimane dal trauma, a seconda sicuramente del muscolo interessato, ma soprattutto a seconda del paziente (stato fisico e psichico) e del trattamento antalgico/riabilitativo effettuato.
In un ambiente professionistico, ma non solo, la ripresa dell’attività sportiva agonistica (rientro in campo) comunque deve essere valutata e accertata da un Team che dovrebbe comprendere Specialista Ortopedico, Medico dello Sport , Psicologo, e dai collaboratori Terapisti e Scienze Motorie, il tutto sicuramente dopo un attento esame clinico ed ecografico, ma soprattutto dopo aver valutato il paziente con test specifici che registrano la forza, la stabilità e la emotività dall'atleta.
Recuperare la funzionalità della parte lesa non significa aver recuperato l'atleta per il rientro in campo e lo staff medico/fisioterapico deve mirare certamente al recupero del completo gesto sportivo, ma soprattutto all' Idoneità alla Competizione nel suo complesso, cioè all' Atletizzazione.
CASO CLINICO
Paziente maschio, 30 anni, calciatore dilettante, ex semiprofessionista.
27.06.2012
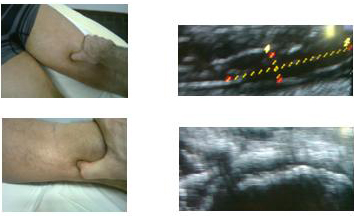
Il paziente riferisce di trauma da sport 3 settimane fa, (giocando al calcio) con dolore improvviso alla regione postero/mediale della coscia dx dopo uno scatto improvviso in virata a sinistra. Dopo qualche giorno eseguiva visita dove veniva consigliato ecografia che eseguiva dopo 7 giorni dal trauma, ove si refertava: "... evidente irregolarità ecostrutturale di significato post traumatico recente dei ventri muscolari esaminati con lesione del tratto medio-
Il paziente lamenta ancora dolore alla regione flessoria della coscia dx con carico sofferente.
Ematoma cutaneo e sottocutaneo in riassorbimento nella zona medio/distale posteriore della coscia dx; ematoma anche a livello della zampa d’oca dx.
Ipotonia della muscolatura ischio/crurale dx; dolore alla digitopressione alla regione medio/prossimale del ventre muscolare del Semitendinoso con flesso/estensione forzata limitata e molto dolente.
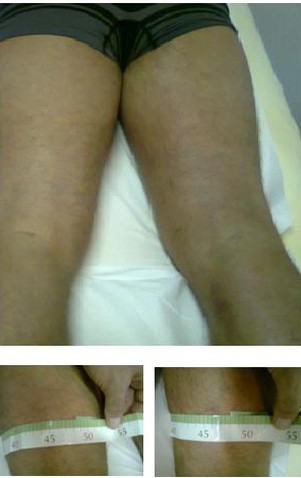
Giro coscia dx (arto dominante) cm 48.00; Giro coscia sx cm 48.5
Dolore max alla digitopressione secondo Scala VAS:
sul Semitendinoso: 8.8 di tipo diffuso,
alla Zampa d'oca: 8.7 di tipo puntorio.
All'eco eseguita in estemporanea in loco si evidenziavano ancora segni distrattivi a livello della regione medio/prossimale del Semitendinoso con falda a losanga di ematoma in fase di organizzazione di 25 mm x 9 mm ; alla regione della zampa d’oca si evidenziavano segni distrazione inserzionale associata a entesopatia e borsite di media entità.
Negativi i test per il ginocchio.
Diagnosi:
Distrazione di II grado a livello del ventre muscolare medio/prossimale del Semitendinoso associata a distrazione inserzionale a livello della Zampa d’Oca caratterizzata da entesopatia e borsite di media entità.
Si programma:
Nella prima fase: ciclo di TecarTerapia Active Motion + Mesoterapia Antalgica.
Nella seconda fase: completamento terapeutico con seduta intensiva di Onde d’Urto Focali alla zampa d’oca a bassa/media energia.
Il tutto integrato a riabilitazione assistita e attiva con lavoro in acqua (idrokinesiterapia) ed esercizi con resistenza elastica progressiva.
06.07.2012 – dopo le prime 4 sedute di TecarTerapia
… Ancora dolore alla flesso/estensione forzata e alla digitopressione lungo la regione postero/mediale e all'inserzione della zampa d'oca in modica ipotonia dei flessori …
13.07.2012 – dopo 8 sedute di Tecar Terapia + 2 sedute di Mesoterapia Antalgica
Recupero del giro-
Alla digitopressione al ventre muscolare del Semitendinoso : 3.0
Alla Zampa d’Oca : 3.2
Si somministra trattamento di Onde d’Urto Focali alla regione della Zampa d’Oca.

Dopo 11 giorni e 8 sedute di Tecar Terapia + 2 sedute di Mesoterapia Antalgico
-
20.07.2012
Ipotonia della muscolatura bicipitale femorale dx; modica dolenzia alla digitopressione alla regione medio/prossimale del ventre muscolare bicipitale con all'eco modico esito cicatriziale del danno muscolare.
Modica limitazione estensoria degli hamstring; squatting bipodalico ++-
Buona la forza flessoria, limitata l'estensione.
Alla digitopressione al ventre muscolare del Semitendinoso: 0.2
Alla Zampa d’Oca : 0.2
Inizia fase riabilitativa gesto/specifica come da protocolli.
27.07.2012
Alla visita il paziente presenta buon recupero della forza di flesso/estensione dell’arto inferiore dx, della stabilità e dell’equilibrio, riferendo di aver eseguito abbastanza fedelmente il programma da me suggerito.
08.08.2012
Il paziente riferisce di non avere alcun disturbo e ha già ripreso la sua attività dilettantistica di calciatore, è stato inserito nella rosa per un torneo estivo dove ha fatto il suo primo rientro in campo per 20 minuti di partita senza nessun problema.
In questo periodo sta integrando la gara agonistica con gli allenamenti oltre che sul campo anche in palestra con esercizi con elastici a catena cinetica aperta mantenendo l’instabilità e curando molto il lavoro di Core Stability.
30.11.2012
L’atleta sta bene, ha ripreso a giocare in modo costante nel campionato dilettante con un’attività caratterizzata da due allenamenti + una partita settimanale; segue abbastanza fedelmente i consigli sulle modalità dell’allenamento, dell’alimentazione e stile di vita, sul riscaldamento pre –partita e defaticamento post-
Il paziente alla prima visita (a 3 settimane dall’infortunio) era particolarmente sofferente con l’arto inferiore destro atteggiato in flessione, instabile e insicuro alla deambulazione normale; incapace di eseguire lo squatting monopodalico a dx sia per il dolore che per la sopraggiunta ipotonia muscolare.
Dopo la visita e l’ecografia eseguita dal sottoscritto in estemporanea decidevo un trattamento terapeutico caratterizzato da una fase medica e una fase riabilitativa. La fase medica aveva l’obiettivo di :
Ridurre il dolore, l’edema e l’ematoma, ancora presenti nonostante fossero passati oltre venti giorni dall’infortunio;
Stimolare la rigenerazione delle fibre muscolari nella giusta direzione evitando il più possibile l’esito cicatriziale.
Curare l’entesite sulla Zampa d’Oca
Ho programmato quindi un precoce trattamento medico antalgico/riabilitativo con TecarTerapia e Mesoterapia Antalgica e un successivo trattamento con Onde d’Urto Focalizzate sulla Zampa d’Oca.
Il trattamento Tecar era caratterizzato da sedute di 30 minuti comprendenti una prima fase di 10 minuti Capacitiva, in ipotermia nei primi trattamenti; una seconda fase Resistiva di 12 minuti, anch’essa in ipotermia nelle prime sedute, ma in questa fase, durante il trattamento Tecar (Active Motion) facevo lavorare attivamente gli hamstring in allungo cercando sia il recupero dell’estensione che lo stimolo alla rigenerazione in longitudinale delle fibre muscolari lesionate; la terza fase di circa 8 minuti Capacitiva, sempre in ipotermia nelle prime sedute, era caratterizzata da massaggio drenante sia a livello popliteo che a livello ischio/crurale. Il massaggio Tecar col Capacitivo veniva distribuito lungo tutto il Semitendinoso focalizzando il lavoro manuale soprattutto sulle zone lesionate, ventrale e distale alla zampa d’oca. Veniva favorita l’azione drenante col Capacitivo, mentre col Resistivo, si facevano lavorare, sempre in modo attivo e contro-
La
Sono state somministrate 8 sedute di TecarTerapia, (4 la prima settimana e quattro la seconda settimana) e 2 sedute di Mesoterapia, 1 la settimana.
Sulla Zampa d’Oca alla fine del trattamento (alla terza settimana) veniva somministrata seduta unica intensiva di Onde d’Urto Focalizzate a bassa/media energia (1600 colpi a 0,18 mJ/mmq ) allo scopo di stimolare una rigenerazione naturale dell’entesi apparsa all’eco ispessita, edematosa e scompaginata.
Durante le due settimane di terapia il paziente veniva istruito ad eseguire, la prima settimana, esercizi a domicilio con l’aiuto di elastici per il recupero dell’estensione, pedane instabili e lavoro in acqua (piscina); la seconda settimana iniziava la cyclette a sella alta e tapin roulant, il tutto correlato e integrato con esercizi di Core Stability.
Alla terza settimana, scomparso il dolore, iniziava la camminata veloce in linea retta, integrata con breve corsa, senza scatti e/o frenate, e ginnastica a terra.
Alla quarta settimana integrava il recupero con esercizi sport specifici inserendo progressivamente scatti, movimenti laterali, salti, balzelli, cambi di direzione, cadute, contatti.
Il rientro in campo progressivo avveniva come programmato a 30 giorni dall’inizio del trattamento.
Filippo Luciano Dr. Venuto
Medico Ortopedico